|
Spinalis (intraduralis) anesztézia
NeMo - dr Nemessányi Mária © 2009.05.01. 12:43
Spinalis (intraduralis) anesztéziáról beszélünk, ha az alkalmazott érzéstelenítő szert a gerincvelőt körülölelő folyadéktérbe (liquortér, gerincfolyadék) adjuk. Hatása teljesebb és gyorsabb, mint az epiduralis anesztéziájé, azonban a kellemetlen mellékhatások kockázata is nagyobb (1:1000 - 1:10000). Gyakorlott kézben a szövődmények és mellékhatások kockázata minimális, ezek elhárítása pedig rutin aneszteziológiai feladat.
Spinalis érzéstelenítés (Spinalis anesztézia, intraduralis anesztézia)
Az altatóorvos szemével: kedvelt, egyszerű és könnyen kivitelezhető érzéstelenítési módszer. Egyszeri gyógyszerbeadással 3-4 órás teljes érzéstelenség érhető el, a lehetséges gyakoribb mellékhatások könnyen és gyorsan kezelhetők, míg a komolyabb mellékhatások-szövődmények előfordulása elenyészően ritka. Az érzéstelenítés hatása gyorsan (5-10 perc alatt) beáll és teljes; nemcsak az érző, de a mozgató idegeket is blokkolja, vagyis ideális műtéti körülményeket teremt az operáló orvos számára is. Hatástartama a beadott érzéstelenítő szer minőségétől és mennyiségétől függ, vannak rövidebb és viszonylag hosszabb hatású szereink, amelyek közül választhatunk. Általában a bupivacaint (Marcaine) használjuk, melynek hatástartama átlagosan 2-4 óra, bár szélsőséges esetekben 1-12 óra is lehet. A beadott érzéstelenítő szer milyenségét és mennyiségét egyénileg, betegenként határozzuk meg (szerepet játszik a kor, testmagasság, testsúly, általános állapot).
A beteg szemével: Számtalan betegemmel folytattam beszélgetést a gerinc-közeli érzéstelenítésekről. Sokan ezek közül műtétjük előtt féltek a szúrástól, féltek attól, hogy lebénulhatnak (ezt a tévhitet sajnos máig is számtalan hozzá nem értő ember terjeszti széles körben), féltek attól, hogy ébren kell lenniük, sőt, akadt olyan beteg is, aki attól rettegett, hogy fájdalmat fog érezni a műtét ideje alatt.
Mindezekkel a problémákkal dacolva végül betegeim 95%-a, felvilágosításomat követően beleegyezett a gerinc-közeli érzéstelenítésbe.
Ezeket a betegeket rendszerint műtétjük után meg szoktam kérdezni arról, hogyan érzik, helyesen döntöttek-e, amikor beleegyeztek az érzéstelenítésbe. A válasz gyakorlatilag minden esetben igenlő, mindnyájan kellemesen csalódnak a módszert illetően.
Mi ennek az oka?
- A szúrás technikája: A gerinc anatómiáját ismerve a spinalis anesztézia során soha nem szúrunk magasabban, mint az ágyéki (lumbalis) 3-4. csigolyaköz. Mivel a gerincvelő a lumbalis 2. csigolya magasságában véget ér, és ez alatt már csupán a kilépő idegek, valamint a gerincvelői folyadéktér található, éber állapotú betegnél annak az esélye, hogy idegsérülést okozunk, gyakorlatilag egyenlő a nullával. Az ideg érintése villámcsapás szerű fájdalomérzetet vált ki, amit a beteg azonnal jelez, ilyenkor változtatni kell a tű pozícióján, hiszen az idegbe adott érzéstelenítőszer valóban károsodást okozhatna. (Deformált gerinc esetén is csak igen ritkán találkozunk olyan esettel, amikor az ideghez hozzáérünk, egészséges gerinc, helyes aneszteziológiai technika esetén szinte soha nem érintünk kilépő ideget sem). Azonban azt is hozzá kell tennem, az idegek „okosak”, amikor a beteg jelez, általában már régen kitértek a tű útjából.
Vagyis leszögezhetjük: spinalis anesztézia során NEM okozhatunk idegsérülést.
- A szúrás maga semmivel sem kellemetlenebb, mint egy fogorvosi érzéstelenítés: először a bőrt, a bőr alatti szöveteket érzéstelenítjük, s csak ezután keressük fel a gerincvelői folyadékteret. A tű, amellyel az érzéstelenítési eljárást végezzük, olyan vékony, hogy vezető tűt kell alkalmaznunk annak bevezetéséhez (ha valaki ismeri a gyöngyfűző tűket, azoknál egy kicsit vékonyabb tűket használunk, pedig ezek is igencsak kis átmérőjűek).
- Az a tény, hogy a műtétet érzéstelenítésben végezzük, nem zárja ki azt, hogy amennyiben a beteg kívánja, intravénás gyógyszerrel segítjük egy szendergő-alvó állapot kialakulását, vagyis a műtét ideje alatt a beteg tudatát mintegy „kikapcsoljuk”. Az általunk legkedveltebb szerek hatástartama olyan rövid, hogy a műtét végére a beteg éber, kommunikál, és ez elengedhetetlen feltétele annak, hogy az operatív osztályra visszahelyezhessük.
- Végül az a betegcsoport, akik félnek a fájdalomtól. Hadd oszlassam el ezt a tévhitet is: az aneszteziológusnak az a dolga, hogy figyelemmel kísérje a betegét a műtét teljes ideje alatt. Az operáció megkezdése előtt általában több alkalommal is leteszteljük az anesztézia kiterjedését, és a műtét megkezdését csakis akkor engedjük, ha meggyőződtünk az érzéstelenítésünk korrektségéről. A műtét alatt is a beteg bármely panaszára odafigyelünk, mindamellett, hogy objektív módszerekkel is „látjuk” a beteg állapotát. A beteg visszajelzései, valamint a vérnyomás, pulzusszám és a vér oxigéntartalma alapján következtetünk arra, vajon kíván-e bármely beavatkozást betegünk aktuális állapota. Ha igen, természetesen azonnal lépünk.
Ellenjavallatok:
• szív-és érrendszeri (shock, kiszáradás, alacsony vérnyomás)
• bármilyen eredetű légzési elégtelenség
• bronchospazmus (hörgők görcse)
• központi idegrendszer akut megbetegedése (fejfájás, fertőzés, agykárosodás, stb.)
• gyomor-bélrendszeri üreges szerv átfúródása
• bőr, vagy lágyrész fertőzés a szúrás területén és a közvetlen környezetében
• véralvadási zavar, véralvadásgátló gyógyszer szedése
• periferiás ideg funkciójának zavara
Technika:
Testhelyzet: Ülő, vagy oldalfekvő helyzetben végezzük a beavatkozást.
- Az ülő beteg lábát székre tesszük, megtámaszkodik lábain, és úgy ül, mintha nagyon elfáradt volna, vállait leengedi, lazít, fejét előre hajtja, amennyire csak tudja. Műtőssegéd kollégánk a beteg előtt áll, megtámasztja, figyeli, és ügyel arra, hogy a beteg szúrás közben ne mozduljon el.
- Oldalfekvő helyzetben a beteg, amennyire tudja, lábait felhúzza a mellkasa felé, fejét előre hajtja.
Mindkét helyzetben lényeges, hogy a fektetés, vagy ültetés során a görnyedő helyzettel a csigolyák közti rések minél jobban megnyíljanak.
Érzéstelenítés:
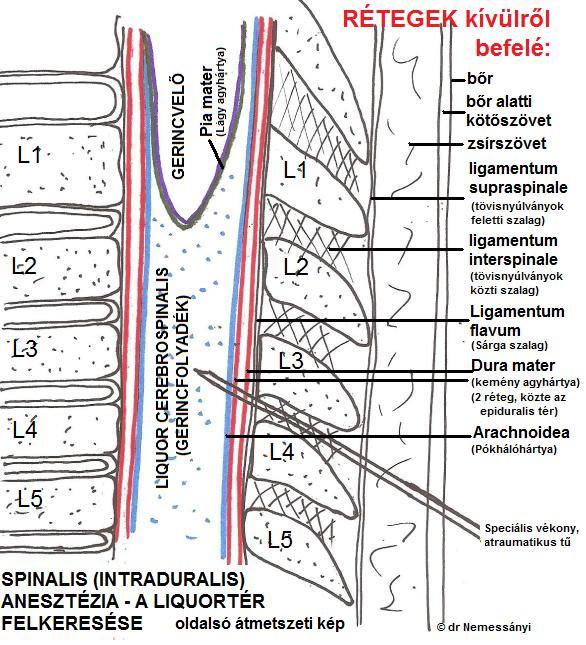
- Érzéstelenítjük a bőrt és a bőr alatti szöveteket.
- Felkeressük a gerincvelői folyadékteret,
és beadjuk a beteg számára kiszámított érzéstelenítő szert.
Fontos, hogy a szer beadása közben a beteg ne mozduljon el!
Érzéstelenség:
A spinalis anesztézia „magassága” jól szabályozható. A legtöbben az ún. hyperbarikus oldatokat használjuk, ezek a gerincvelői folyadéknál nagyobb fajsúlyú folyadékok, melyeknek a folyadéktéren belüli elhelyezkedését a beteg fektetésével változtatni tudjuk, egészen addig, amíg az érzéstelenítő oldat a gerinc szöveteihez nem kötődik (kb 15-20 perc).
„Szelektív” anesztézia nincs, vagyis a gerincvelőből kilépő összes rostot blokkoljuk ezzel az érzéstelenítési módszerrel.
A hatás a következő sorrendben áll be:
• autonom preganglionaris B rostok (szimpatikus idegrendszer, a kiesés hatása: értágulat)
• hőérző rostok (hideg előbb, mint a meleg)
• fájdalmérző rostok
• tapintó rostok
• mélyérző rostok
• vibrátoros érző rostok és a proprioceptiv impulzusok
• motoros (mozgató) rostok
• visszatérés: általában fordított sorrend
• az érzéskiesés tovább tart, mint a mozgáskiesés, és kiterjedése is nagyobb 2 szegmentummal.
(Szegmentum: az a beidegzési terület, amelyet egy-egy kilépő idegcsoport ellát. A kilépő idegcsoportokat csigolyaközönként kell érteni, az anesztézia magasságát is ezek alapján határozzuk meg.)
Az anesztézia magassága:
Mind a beteg, mind az altatóorvos, mind a sebész szempontjából a legfontosabb tényezője a gerinc-közeli érzéstelenítésnek. Általában a hőérzetet és a fájdalomérzetet, illetve ezek kiesését vizsgáljuk, de jó teszt a mozgató idegek kiesésének tesztelésére, ha betegünkkel megmozgattjuk a lábujjait, illetve felkérjük, emelje meg a lábát nyújtott térddel. Ha utóbbit már nem, vagy nehezen tudja megtenni, tudjuk, hogy érzéstelenítőnk elérte az L1 (ágyéki 1-es) szegmentumot. Vizsgálhatunk különféle reflextevékenységeket is, ezek kiesése is hasznos információt ad a blokk magasságáról.
Célunk az alsó végtagi műtétek esetén a köldök magasságának (Th 10, háti 10-es szegmens) elérése, alsó hasi műtétek (lágyéksérv, vakbél, alsó hasfali sérvek, urológiai műtétek: prosztata, húgyhólyag műtétjei, stb) esetén a bordaív (Th 7 – háti 7. szegmens), míg felső hasi műtétek (köldök feletti hasfali sérv, veseműtétek, stb) esetén az emlőbimbókat összekötő vonal (Th4 – háti 4. szegmentum) elérése.
Lehetséges mellékhatások és szövődmények
- Az érzéstelenítés értágulatot okoz a blokkolt területen, ezért a vérnyomás csökkenhet.
- Lassulhat a szívverés (reflexhatás)
Ezeket gyógyszerekkel, folyadékpótlással jól lehet korrigálni, a beteg általában észre sem veszi, hiszen a monitoron észlelt jelek alapján azonnal lépünk ezek elhárítására.
- Viszonylag gyakori (főként férfiaknál), hogy a húgyhólyag záróizma nem tud ellazulni, s emiatt vizelet-visszatartás jelentkezik. Gyógyszeresen (görcsoldók), illetve a hólyagtájék masszírozásával ez általában áttörhető, ha nincs más mód, átmenetileg hólyag-katétert vezetünk be.
- Szintén viszonylag gyakori a hányinger, hányás, főként azokban az esetekben, ha a beteg a folyadékfogyasztást túlságosan korán kezdi meg az anesztéziát követően. Ennek oka, hogy a kiesett szimpatikus beidegzés miatt a vékonybél perisztaltikája fokozódik. Közrejátszhat, hogy a záróizmok a bélrendszerben megnyílnak, epeúti visszafolyás keletkezhet. Amennyiben a műtét során a bolygóideget (n.vagus) „megpiszkálják”, szintén jelentkezhet hányinger, hányás.
Általában érvényes: hasi műtéteket követően legfeljebb folyadékot fogyasszon a beteg a műtét napján, és azt is csak akkor, ha az érzéskiesés már köldök alatt van.
- Ritka (1:1000 – 1:100000) ám igen kellemetlen az ún. postspinalis fejfájás. Régebben, amíg vastagabb tűket használtunk, sokkal több esetben észleltük. Viszonylag gyakoribb fiataloknál és nőknél, ezekben a csoportokban ezért, ha lehetséges, inkább az epiduralis érzéstelenítést részesítjük előnyben. A postspinalis fejfájás típusosan a szúrást követő 2-3. napon jelentkezik, felüléskor, felálláskor, és ágynyugalomban elmúlik. Forszírozott folyadékbevitel, koffein (kávé!), szoros haskötő viselése általában csökkenti, vagy megszünteti a panaszt, illetve egy ún. „spinal por” is létezik, amely ezt a típusú fejfájást szájon át bevéve szünteti. Végszükség esetén epiduralisan befecskendezett sajátvér injekcióval azonnal szüntethető. Fontos, hogy minden ilyen esetben az aneszteziológust haladéktalanul értesítsük!!!
- Túlságosan magas blokk (Th1-4) esetén csökkenhet a szív által kipumpált egyszeri vérmennyiség a szív szimpatikus beidegzésének kikapcsolódása miatt.
- Ugyancsak túlságosan magas blokk légzésnehezítettséget, légzésleállást okozhat.
Utóbbi 2 szövődmény gyakorlatilag kivédhető az anesztézia magasságának folyamatos ellenőrzésével, a beteg testhelyzetének szükség szerinti korrigálásával, kellő figyelemmel.
Leszögezhetjük tehát, hogy a spinalis anesztézia biztonságos, jó módszer az alsó végtagi és kismedencei szervek, valamint bizonyos felső hasi műtétek érzéstelenítéséhez. Aneszteziológus szemével elsőként választandó, amennyiben ellenjavallata nem áll fenn, (hiszen mellékhatásai, szövődményei sokkal kevésbé gyakoriak és súlyosak, mint amilyenekkel altatás során találkozhatunk) és kizárólag akkor választunk altatást ezeknél a műtéteknél, ha betegünk a korrekt felvilágosítást követően is ragaszkodik az altatáshoz.
| 
